
Tabla de Contenidos
Seguramente te has encontrado en esta situación: decides cuidarte, aumentas el consumo de fruta fresca, preparas ensaladas variadas y eliges opciones vegetales para tus cenas. Sin embargo, en lugar de sentirte con más energía y ligereza, tu abdomen se inflama como un globo, aparecen ruidos intestinales constantes y una sensación de pesadez que no te abandona. Es una paradoja frustrante: comes «sano» y, aun así, tu salud digestiva empeora.
Los datos respaldan esta realidad: se estima que entre el 40% y el 60% de la población española padece algún grado de malabsorción de fructosa. Lo que es más impactante aún, según estudios recientes citados por expertos como Xevi Verdaguer, el 70% de los diagnósticos de colon irritable tienen como causa subyacente una intolerancia a la fructosa no tratada.
Antes de profundizar, es vital aclarar conceptos. No debemos confundir una alergia con una intolerancia a la fructosa. La alergia es una respuesta inmediata y potencialmente grave del sistema inmunitario. La intolerancia, por el contrario, es un fallo metabólico o de transporte: el cuerpo no es capaz de procesar este azúcar, lo que desencadena una cascada de síntomas digestivos y extradigestivos que merman profundamente la calidad de vida.
¿Qué es exactamente la intolerancia a la fructosa?
La fructosa es un monosacárido (un azúcar de una sola molécula) presente de forma natural en frutas, verduras, miel y productos procesados. Para que este azúcar sea útil, debe pasar desde el interior del intestino delgado hacia la sangre. En una persona sana, este proceso es eficiente, pero en un paciente con intolerancia la fructosa «se queda fuera» y sigue su camino hacia el colon.
¿Por qué ocurre la intolerancia a la fructosa?
Para entender por qué ocurre esto, debemos visualizar las paredes de nuestro intestino como una aduana con puertas específicas:
- El transportador Glut-5 (La puerta principal): Es un canal específico para la fructosa. Sin embargo, es una puerta «estrecha» y se satura con facilidad. Si ingerimos mucha fructosa de golpe, el Glut-5 no da abasto.
- El transportador Glut-2 (La puerta de apoyo): Esta puerta es más eficiente pero tiene una condición: solo se abre de par en par cuando hay glucosa presente. Por eso, muchos pacientes toleran mejor un alimento si la cantidad de glucosa es igual o mayor a la de fructosa.
- El papel bloqueador del Sorbitol: Este es un punto crítico que muchos pacientes desconocen. El sorbitol (un polialcohol presente en chicles «sin azúcar» y algunas frutas) utiliza el mismo transportador Glut-5 (La puerta principal). El problema es que el sorbitol actúa como un «bloqueador competitivo»: se queda encajado en la puerta, impidiendo que la fructosa pueda pasar.
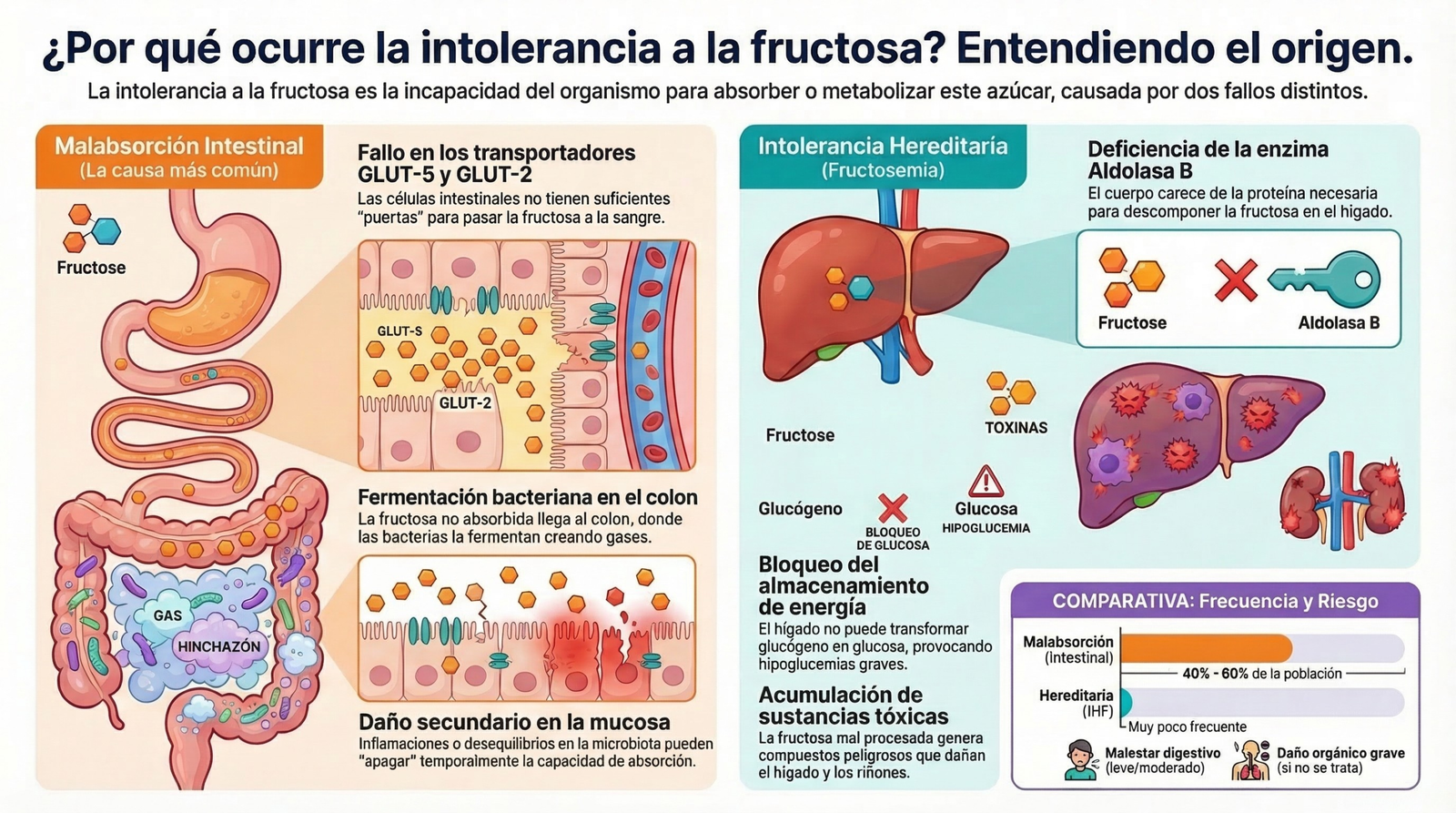
Cuando la fructosa no se absorbe en el intestino delgado, llega al colon. Allí, nuestra microbiota la recibe como un festín. Las bacterias la fermentan, produciendo ácidos grasos de cadena corta y gases como hidrógeno y metano. Esta acumulación de gas estira las paredes del intestino, provocando el dolor y la distensión característicos.
Síntomas de intolerancia a la fructosa: Más allá de la hinchazón abdominal
La intolerancia fructosa síntomas no se limita solo al vientre. Debido a la inflamación intestinal y a la alteración de la permeabilidad de la mucosa, los subproductos de la fermentación y ciertas toxinas pueden pasar al torrente sanguíneo, afectando a otros sistemas del cuerpo. Los síntomas intolerancia fructosa adultos se dividen de la siguiente manera:
| Síntomas Digestivos | Síntomas Extradigestivos |
|---|---|
| Meteorismo y gases: Característicamente son «pedos sin mal olor» (hidrógeno/metano puro). | Cefaleas y Migrañas: Relacionadas con la inflamación sistémica tras la ingesta. |
| Distensión abdominal: El abdomen se inflama visiblemente, especialmente tras las comidas. | Fatiga Crónica y Somnolencia: Sensación de falta de energía y «niebla mental». |
| Ruidos intestinales (Borborigmos): Sonidos audibles de burbujeo y movimiento de gases. | Debilidad de uñas y cabello: Debido a la malabsorción secundaria de micronutrientes. |
| Dispepsia: Dolor o ardor en la boca del estómago y digestiones muy lentas. | Irritabilidad y cambios de humor: El intestino es nuestro «segundo cerebro»; su malestar afecta el ánimo. |
| Alteraciones del ritmo: Alternancia entre heces pastosas/diarrea y periodos de estreñimiento. | Dolores musculares y articulares: Inflamación de bajo grado que afecta a tejidos blandos. |
| Náuseas y urgencia evacuatoria: Necesidad imperiosa de ir al baño tras ingerir fruta o dulces. | Alteraciones cutáneas: Llagas en la lengua, dermatitis o picor generalizado. |
Tipos de intolerancia a la fructosa: ¿Por qué me ocurre esto a mí?
No todas las intolerancias son iguales ni tienen el mismo pronóstico. Es fundamental distinguir entre un fallo genético y un problema de malabsorción funcional.
Tabla comparativa de los tipos de intolerancia
| Tipo | Causa | Población | Gravedad |
|---|---|---|---|
| Primaria | Déficit genético o funcional del transportador Glut-5. | Niños y adultos. | Moderada. Requiere control de dosis. |
| Secundaria | Daño en la mucosa por SIBO, celiaquía, infecciones o inflamación. | Muy frecuente en adultos (>30 años). | Reversible. Mejora al tratar la causa raíz. |
| Hereditaria (IHF) | Ausencia de la enzima aldolasa B en el hígado. | Bebés (al introducir sólidos). | Muy Grave. Riesgo de coma, ictericia y daño orgánico. |
El peligro de la Fructosemia (IHF)
A diferencia de la malabsorción común, la Intolerancia Hereditaria a la Fructosa (IHF) es una enfermedad metabólica rara pero peligrosa. Al carecer de aldolasa B, el cuerpo no puede procesar la fructosa una vez absorbida, lo que provoca la acumulación de sustancias tóxicas en el hígado. Los síntomas incluyen ictericia (piel amarilla), sangrados espontáneos, convulsiones y daño renal grave. Estos pacientes deben seguir una dieta estrictamente libre de fructosa (menos de 1g al día) de por vida.
Alimentos con fructosa: El concepto de «Fructosa Libre»
Para manejar la fructosa en los alimentos, no basta con saber qué comida la tiene, sino en qué proporción se encuentra respecto a la glucosa. Si un alimento tiene mucha glucosa y poca fructosa, se absorberá mejor. Si tiene «fructosa libre» (exceso de fructosa sobre la glucosa), será un detonante de síntomas.
Alimentos de alto riesgo (Evitar en fase de crisis)
- Frutas con exceso de fructosa: Manzana, pera, sandía, cerezas, melocotón, higos y mango.
- Frutas desecadas: Pasas, dátiles y orejones (la fructosa está muy concentrada).
- Verduras ricas en fructanos: Los fructanos son cadenas de fructosa. Destacan la cebolla, el ajo, el puerro, la alcachofa y el espárrago.
- Edulcorantes: Miel, sirope de agave, jarabe de maíz alto en fructosa (presente en refrescos y bollería) y azúcar de mesa (sacarosa).
- El Sorbitol (E-420): Presente en chicles, caramelos «light», salsas industriales y productos procesados. Recuerda que el sorbitol bloquea la puerta de salida de la fructosa.
Alimentos sin fructosa: Tu lista de la compra segura
Es posible comer de forma variada y deliciosa seleccionando alimentos sin fructosa o con niveles muy bajos.
Checklist de opciones seguras
- [x] Proteínas puras: Carne fresca (pollo, ternera, cerdo), pescado blanco y azul, huevos.
- [x] Grasas saludables: Aceite de oliva virgen extra, aguacate (en dosis moderadas según tolerancia), mantequilla.
- [x] Lácteos naturales: Quesos curados, yogur natural sin azúcar ni edulcorantes, leche.
- [x] Vegetales bien tolerados: Espinacas, acelgas, lechuga, patata vieja, pepino, acelgas y endibias.
- [x] Cereales: Arroz y maíz (suelen ser los mejor tolerados).
- [x] Frutos secos: Nueces, castañas y pipas de girasol.
- [x] Frutas de rescate: Limón, lima y, en pequeñas dosis, el coco.
Cómo se diagnostica la intolerancia a la fructosa
Existen formas de comprobar la existencia de la intolerancia a la fructosa.
El Test de Hidrógeno Espirado
Si sospechas de esta condición, el test de hidrógeno espirado es la prueba de referencia. Mide los gases producidos por la fermentación bacteriana en tu aliento tras ingerir una carga de fructosa.
Para evitar falsos positivos o negativos, debes ser meticuloso:
- Ayuno absoluto: De 8 a 12 horas (solo agua).
- Dieta de 24h previa: Solo proteína animal (carne o pescado a la plancha) y huevo. Nada de fibra, frutas ni harinas. (Veganos: dosis mínima de seitán).
- Fármacos: Nada de antibióticos (1 mes antes), ni probióticos, laxantes o procinéticos (15 días antes).
- Higiene y Hábitos: No fumar 24h antes. La mañana de la prueba no uses pasta de dientes (el sorbitol de la pasta puede alterar el test), solo agua.
- Reposo: No realices ejercicio físico intenso el día anterior ni durante la prueba, ya que altera la espiración de gases.
Un diagnóstico es positivo si el hidrógeno sube más de 20 ppm (partes por millón) o el metano más de 12 ppm, siempre que existan síntomas claros durante la prueba.
Dieta para intolerancia a la fructosa
El tratamiento no es una cadena perpetua de restricciones, sino un proceso de reparación intestinal. Se divide en tres fases críticas:
Fase 1: Eliminación (2-4 semanas)
Retirada total de fructosa, sorbitol y fructanos para «apagar el fuego» de la inflamación intestinal. El objetivo es que los síntomas desaparezcan por completo.
Fase 2: Resolución y Reparación de la Mucosa
Aquí es donde fallan muchos tratamientos. No basta con no comer fructosa; hay que sanar el intestino para que los transportadores Glut-5 vuelvan a funcionar.
- Suplementación clave: Uso de L-Glutamina para sellar la permeabilidad intestinal, probióticos específicos (como los que contienen cepas que no fermenten fructosa) y, en algunos casos, la enzima Xilosa Isomerasa, que ayuda a transformar la fructosa en glucosa dentro del intestino para facilitar su absorción.
Fase 3: Reintroducción y Umbral Personal
Cada persona tiene un «vaso» de tolerancia distinto. Se empiezan a introducir alimentos (por ejemplo, empezar por el kiwi o la mandarina antes que por la manzana) y se anota en un diario de síntomas. El objetivo es encontrar tu dosis máxima permitida para llevar una vida normal.
Qué comer si tienes intolerancia a la fructosa
Aprender qué comer intolerancia fructosa es cuestión de estrategia culinaria:
- Técnica de la Doble Cocción: Al hervir verduras (como brócoli), la fructosa se libera en el agua. Si tiras el caldo de cocción y solo comes el vegetal, reduces drásticamente la carga de azúcar.
- La Regla de la Glucosa: Si quieres comer una pequeña cantidad de fruta, acompáñala de una pizca de dextrosa (glucosa pura). Esto activará el transportador Glut-2 y te ayudará a digerirla mejor.
- Cuidado con lo «Light»: Los productos para diabéticos o bajos en calorías suelen estar repletos de sorbitol. Son el mayor enemigo del intolerante.
Ejemplo de Menú de Seguridad
- Desayuno: Café con leche (o bebida vegetal permitida) y tostada de pan de arroz con jamón serrano.
- Comida: Solomillo de ternera con puré de patata natural y una ensalada de canónigos.
- Merienda: Un puñado de nueces.
- Cena: Salmón al horno con espinacas salteadas.
Consejos Clave
- Evita productos “light”: No porque ponga en la etiqueta que es «light» significa que sea mejor.
- Lee etiquetas: Aprender a leer las etiquetas de los productos te salvará de sufrir después un malestar.
- Controla cantidades: no hace falta que midas todo al milímetro, come con cabeza.
- Combina alimentos con glucosa: el poder está en el equilibrio de la alimentación.
Preguntas Frecuentes (FAQ)
¿Es lo mismo malabsorción que intolerancia?
No. La malabsorción es lo que dice el test (tus bacterias fermentan el azúcar). La intolerancia es cuando esa malabsorción te provoca síntomas que alteran tu vida. Puedes ser malabsorbedor y no tener síntomas (no necesitas dieta).
¿Puedo comer azúcar de mesa?
La sacarosa es 50% fructosa y 50% glucosa. En la fase de eliminación debe evitarse. En fases posteriores, gracias a la glucosa acompañante, mucha gente la tolera en pequeñas cantidades.
¿Qué son los fructanos?
Son cadenas de fructosa que se encuentran en el trigo, el ajo y la cebolla. Son los responsables de que muchas personas crean que son celíacas cuando, en realidad, lo que no toleran es la fructosa del trigo.
¿Tiene cura?
La IHF (genética) no tiene cura. La malabsorción secundaria, si se debe a un SIBO o a una inflamación puntual, se cura al reparar la mucosa y equilibrar la microbiota. Puedes volver a comer fruta si sanas tu intestino.

